肺がん コンパクトパネル® Dx マルチコンパニオン診断システム
- 日本の肺がん診療ニーズに応えた遺伝子パネル検査 -
性能評価試験

肺がん コンパクトパネル® Dx マルチコンパニオン診断システムの性能評価試験
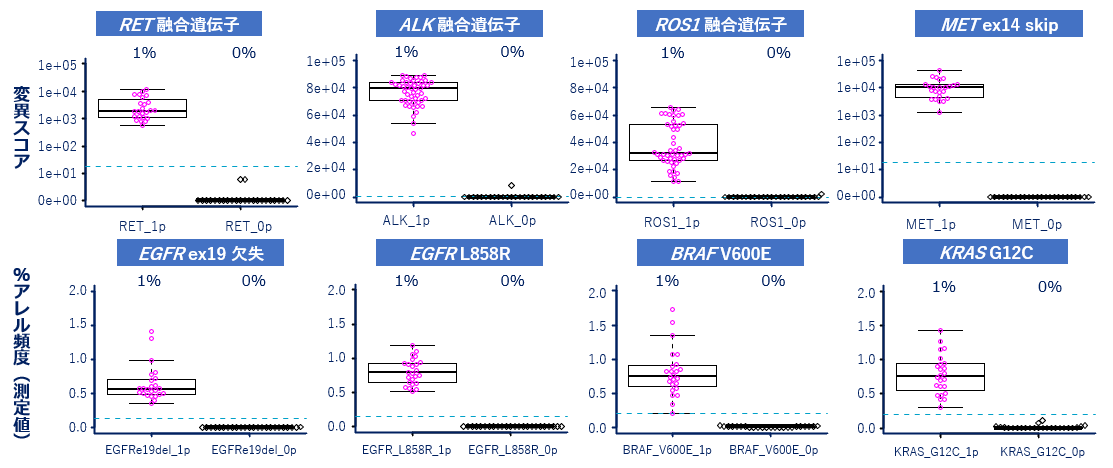
定量性:変異頻度0% と1% の検体を判別
| 各種変異 | 検出閾値 | 変異スコア | |
|---|---|---|---|
| EGFR e19del | 0.14% | 140 | |
| EGFR L858R | 0.20% | 200 | |
| EGFR L861Q/R | 0.10% | 100 | |
| EGFR E709X | 0.10% | 100 | |
| EGFR G719X | 0.10% | 100 | |
| EGFR S768I | 0.12% | 120 | |
| EGFR e20ins | 0.54% | 540 | |
| BRAF V600E | 0.24% | 240 | |
| KRAS G12C | 0.2% | 200 | |
| 出典 Kikuya Kato,et al. Diagnostics 2023,13,(8),1476 | |||
| 遺伝子 | 検出閾値 (AbsoluteCount) | 検出閾値 (変異スコア) | 検出閾値 | |
|---|---|---|---|---|
| ALK 融合遺伝子 | 11 | 188 | 0.188% | |
| ROS1 融合遺伝子 | 8 | 32 | 0.032% | |
| RET 融合遺伝子 | 10 | 18 | 0.018% | |
| MET 遺伝子エクソン 14 スキッピング変異 | 3 | 28 | 0.028% | |
| 出典 Kikuya Kato,et al. Diagnostics 2023,13,(8),1476 | ||||
| 目的 | 肺がん コンパクトパネル® Dx マルチコンパニオン診断システムの性能評価試験 | ||
| 研究施設 | 社内検討 | 研究期間 | 2020年4月~2021年9月 |
| 主要評価項目 | 検出感度の検証 | 対象検体 | 遺伝子変異標準サンプル (Horizon Discovery Ltd.) |
| 解析成功判定 の評価項目 |
偽陰性率5%未満 偽陽性率5%未満 ※1%アレル頻度のスパイクイン検体を使用 |
||
| 解析数 | 1種類のバリアントあたり24回以上 | ||
有用性検証試験

気管支鏡検体等を使用した
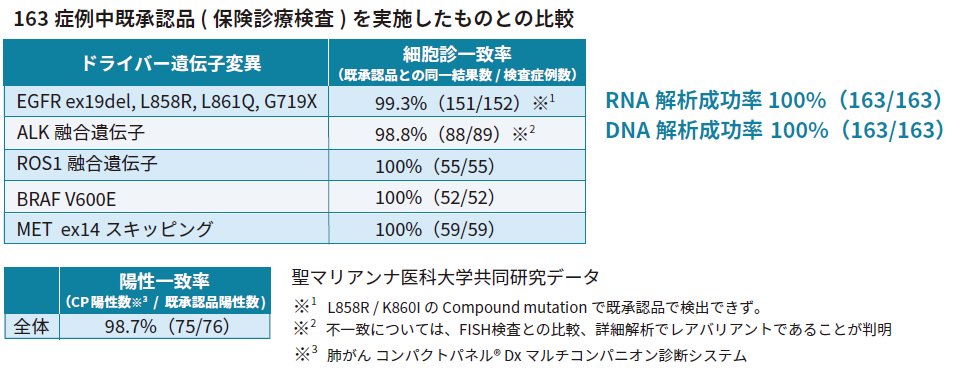
肺がん コンパクトパネル® Dx マルチコンパニオン診断システムの有用性検証試験
| 目的 | 気管支鏡検体等を使用した 肺がん コンパクトパネル® Dx マルチコンパニオン診断システムの有用性検証試験 | ||
| 共同研究施設 | 聖マリアンナ医科大学・呼吸器内科 | 研究期間 | 2020年5月~ |
| 主要評価項目 | パネル解析成功率 | 対象検体 | 細胞診( TBB, TBNA 等) |
| 解析成功判定 の評価項目 |
核酸収量と核酸QC DNA 増幅量( Module1 : 最低 5,000 以上 Module 2: 最低 2,000 以上) RNA 増幅量( 内在性コントロール300リード以上) |
||
| 解析数 | 163症例 ( 2021年/12月 中間報告 ) | ||
性能比較試験

FFPE組織を対象とした
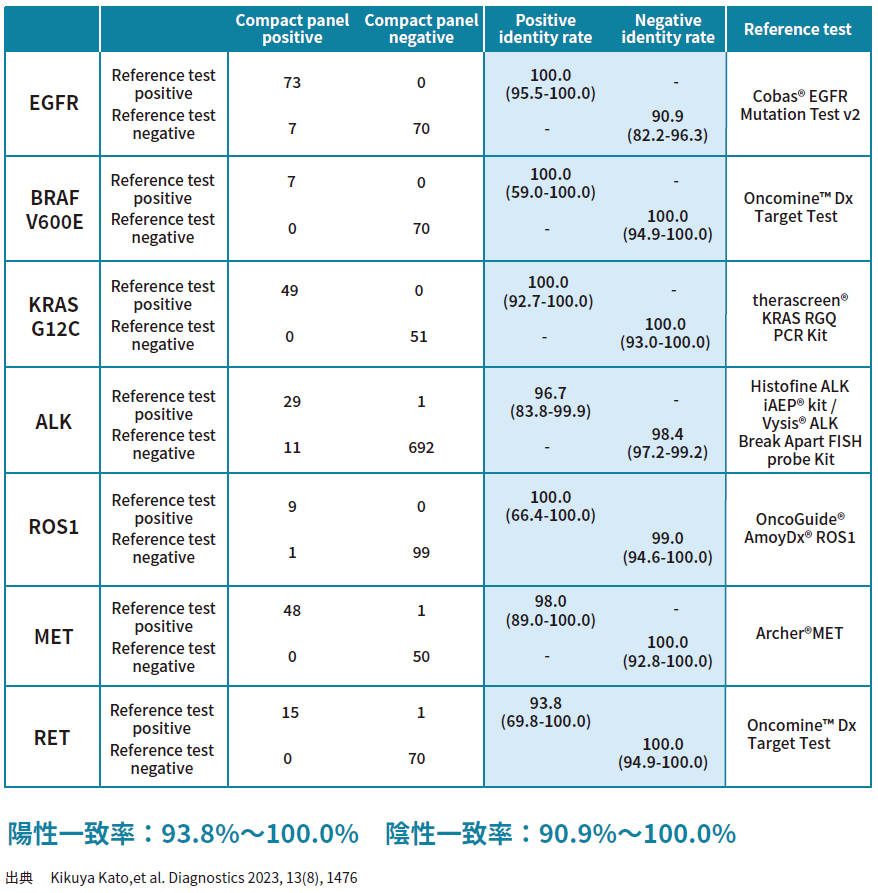
先行品 ( 既承認品 ) との臨床有用性の同等性を評価するための性能比較試験
| 目的 | FFPE組織を対象とした先行品(既承認品)との臨床有用性の同等性を評価するための性能比較試験 | ||
| 共同研究施設 | 奈良先端科学技術大学院大学 大阪国際がんセンター |
研究期間 | 2020年4月~2021年9月 |
| 主要評価項目 | 先行品(既承認品)との 同等性(結果一致率) |
対象検体 | ホルマリン固定パラフィン包埋 (FFPE) |
| 解析数 | 1,467症例 | ||
開発背景

肺がんについて
肺がんは日本におけるがん死亡の第1位であり、年間約7万人の方が亡くなっています(国立がん研究センターがん情報サービス「がん登録・統計」より)。診断後の予後を示す5年相対生存率*1も34.9%と極めて低く(参考:大腸がん 71.4%、胃がん 66.6%、乳がん 92.3%)、大きなアンメットメディカルニーズが存在しています。
*1 5年相対生存率:あるがんと診断された場合、治療により5年後どれぐらい生命を維持できるかを示す指標。がんと診断された人のうち、5年後に生存している人の割合が、全日本人で5年後に生存している人の割合に比べてどのくらい低いかで表されます。
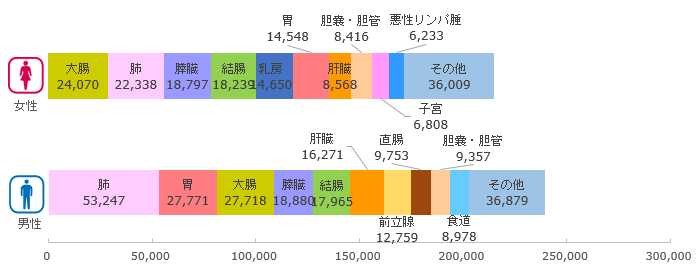
図1 『2020年 部位別がん死亡数』(出典:国立がん研究センターがん情報サービス「がん登録・統計」(人口動態統計))
肺がんの遺伝子変異と治療方針
肺がんは肺の細胞の遺伝子に傷(変異)がつくことで生じます。肺がんの原因として有名なタバコも、遺伝子変異を誘導する因子の1つです。これら変異する遺伝子の種類は、患者ごとに異なります。患者ごとにどの遺伝子が変異しているかを調べることは治療薬の選択に極めて重要であり、日本肺癌学会の肺癌診療ガイドラインにおいても、進行癌の治療方針の決定にあたり遺伝子検査によるコンパニオン診断を行うことが推奨されています。
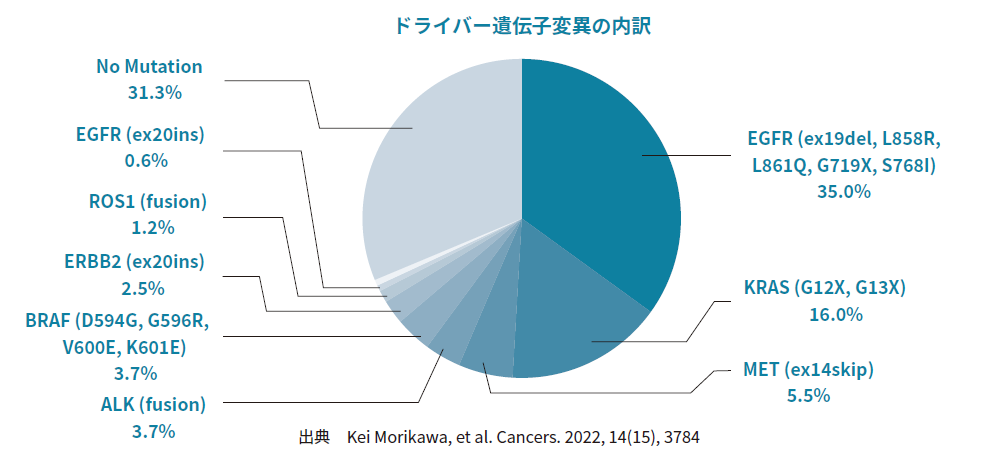
肺がんはその特徴から、非小細胞肺癌(肺がんの約85%)と小細胞肺癌(約15%)の2種類に分類されます。非小細胞肺癌で生じる遺伝子変異については、全がんの中でも特に研究が進んでおり、代表的ドライバー遺伝子*である EGFR 遺伝子変異、BRAF 遺伝子変異、ROS1 融合遺伝子、ALK 融合遺伝子、MET エクソン14欠失変異などをターゲットとした分子標的治療薬が次々と上市され、最近ではRET遺伝子変異、KRAS遺伝子変異をターゲットにした薬剤も上市され、ますます遺伝子検査に基づく薬剤選択の重要性が高まっています。
* ドライバー遺伝子:細胞のがん化に直接的に寄与することが明らかとなっている遺伝子。
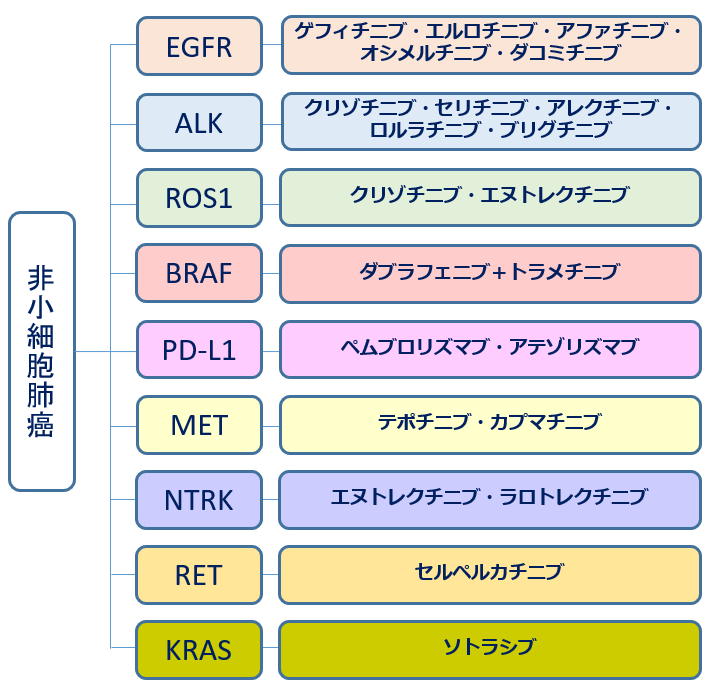
図 『Ⅳ期非小細胞肺癌のバイオマーカーと治療方針』
肺がんの遺伝子検査
これまでの肺がん遺伝子検査は、前述のような複数のドライバー遺伝子変異を一つ一つ個々の検査で調べるものでした。しかし、このようなやり方は、要求される検体の大きさ・量(検査数分の多量の検体が必要)、作業負担の増大などの観点から限界を迎えつつあります。
さらに今後も、新規の遺伝子変異をターゲットとした分子標的薬の臨床応用が見込まれています。
これらすべての肺がんドライバー遺伝子変異を、変異別に検査をしていくことは極めて困難であると考えられます。
近年、遺伝子研究の分野では、DNA配列同定(シーケンス)技術の飛躍的な進歩により、複数の遺伝子の配列を一括で低コストに調べることが可能になってきました。この技術は次世代シーケンス(Next Generation Sequence: NGS)と呼ばれ、研究のみならず、医療分野にも応用が始まっています。
肺がん診療においても、NGS技術を用いたドライバー遺伝子変異の効率的な一括検査(マルチコンパニオン診断遺伝子パネル検査 )が求められています。
Contact
お問い合わせ
検査に関するご依頼、お問い合わせは下記より担当窓口へお問い合わせください。



